۸ علامت شایع سکته قلبی در زنان و مردان


سکته قلبی به وضعیتی گفته میشود که جریان خون قلب ناگهان بسیار کم یا قطع شود. علت قطع جریان خون، مسدود شدن رگهای قلب با لخته خون یا چربی است. علائم سکته قلبی در زنان ممکن است با مردان متفاوت باشد؛ اما در بیشتر موارد حمله قلبی به یک شکل حس میشود.
در این مقاله اطلاعات کاملی را درباره سكته قلبي و علائم اولیه آن در اختیار شما قرار میدهیم و در انتها سوالات شما را پاسخ میدهیم.
فهرست آنچه میخوانید:
- سکته قلبی چیست؟
- میزان مرگ و میر ناشی از سکته قلبی
- ۸ علائم شایع سکته قلبی (انفارکتوس میوکارد)
- علائم سکته قلبی در زنان
- علت سکته قلبی یا انفارکتوس میوکارد چیست؟
- انواع سکته قلبی
- علائم سکته قلبی خفیف یا انفارکتوس میوکارد
- علائم سکته قلبی در خواب
- عواملی که خطر سکته قلبی را افزایش میدهند
- عوارض سکته قلبی
- تفاوت بین سکته قلبی و حمله قلبی
- سکتهی قلبی و زندگی بعد از آن
- برای جلوگیری از سکته قلبی چه کنیم؟
- تشخیص سکته قلبی
- هنگام سکتهی قلبی چه اقداماتی انجام دهیم؟
- تفاوت ایست قلبی با سکته قلبی
- درمان سکته قلبی
- کلام آخر دکترساینا
- سوالات متداول
- جدول خلاصهی مشخصات بیماری
سکته قلبی چیست؟
حمله قلبی زمانی اتفاق میافتد که یکی از شریانهای کرونری قلب ناگهان مسدود شود یا جریان خون آن بسیار کم شود. به حمله قلبی «سکته قلبی» هم گفته میشود.
اغلب علت این انسداد ناگهانی تشکیل لخته خون (ترومبوز) در شریانهای کرونری است. لخته خون معمولاً در رگی تشکیل میشود که از قبل به دلیل آترواسکلروز (تصلب شرایین) تنگ شدهاند، اختلالی که در آن رسوبات چربی (پلاکها) در دیواره رگها تشکیل و سرانجام منجر به حمله قلبی میشوند.
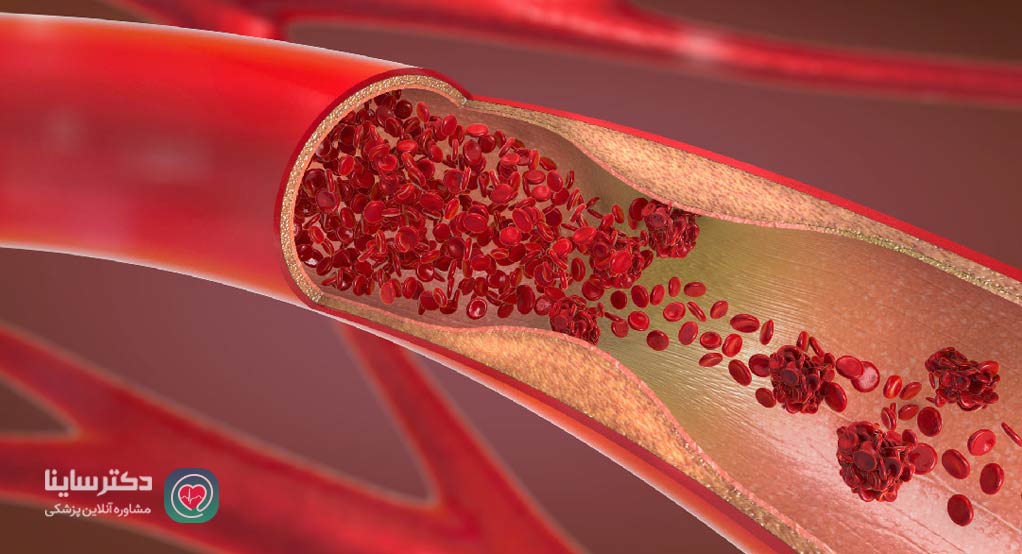
کم شدن جریان خون در شریان کرونری زمانی اتفاق میافتد که ضربان قلب بسیار بالا باشد یا فرد فشار خون پایینی داشته باشد. اگر نیاز به اکسیژن بیشتر از مقداری باشد که بدن میتواند تأمین کند، امکان دارد بدون تشکیل لخته خون هم سكته قلبي اتفاق بیفتد.
در افرادی که به آترواسکلروز مبتلا هستند احتمال این که چنین وضعیتی موجب ایجاد حمله قلبی شده باشد بیشتر است. هر شریان کرونری اکسیژن عضلات قسمت خاصی از دیواره عضلانی قلب را تأمین میکند بنابراین بسته شدن شریان باعث ایجاد علائم سکته قلبی از قبیل درد سینه و مختل شدن عملکرد همان قسمت میشود.
بیشتر موارد حمله قلبی طی چند ساعت اتفاق میافتد. حمله قلبی غالباً خود را با درد قفسه سینه نشان میدهد، اما بعضی از افراد اصلاً علائم سکته قلبی را ندارند. اگر احساس میکنید در شرف سکته قلبی هستید باید بدون اتلاف وقت درخواست کمک کنید.
میزان مرگ و میر ناشی از سکته قلبی
شیوع و بروز سکته قلبی، به عنوان مهمترین بیماری قلبیعروقی و مهمترین علت مرگ، محدودیت جغرافیایی، مکانی، جنسیتی و اجتماعی ندارد. نرخ مرگ و میر بر اثر سکته قلبی در سراسر جهان سالانه حدود ۲۶۵ نفر در هر ۱۰۰۰۰۰ نفر جمعیت است. در مدیترانه شرقی ۲۲۴ نفر و در ایران ۱۷۱ نفر به ازای هر ۱۰۰۰۰۰ نفر است. [۱]
اگر ایسکمی قلبی (کم رسیدن خون به قلب) طول بکشد، بافت قلب از کمبود اکسیژن میمیرد. در این شرایط سکته قلبی (انفارکتوس میوکارد) یعنی مرگ ماهیچه قلبی اتفاق میافتد.
۸ علائم شایع سکته قلبی (انفارکتوس میوکارد)
شایعترین علائم سکته قلبی عبارتند از:
- آنژین: یکی از علائم سکته قلبی است که به شکل درد یا احساس ناراحتی در وسط قفسه سینه حس میشود. آنژین به صورت سنگینی، تنگی، فشار، درد، سوزش، بیحسی، پُری یا حس فشرده شدن قفسه سینه هم توصیف میشود. این حالتها بیش از چند دقیقه طول میکشد یا قطع و وصل میشود.
- درد یا احساس ناراحتی در دیگر بخشهای بالاتنه از قبیل دستها، شانه چپ، پشت تنه، گردن، فک یا شکم از جمله علائم سکته قلبی است.
- تنگی نفس یا نفسنفس زدن
- عرق یا «عرق سرد»
- احساس پری معده، سوءهاضمه یا خفگی (ممکن است به شکل سوزش سر معده حس شود)
- تهوع و استفراغ
- سبکی سر، سرگیجه، ضعف بسیار شدید یا اضطراب
- ضربان قلب سریع یا نامنظم از دیگر علائم سکته قلبی است

علائم سکته قلبی در زنان
بسیاری از مردم فکر میکنند سکته قلبی ناگهانی اتفاق میافتد. اما تحقیقات نشان میدهد علائم سکته قلبی در زنان چند هفته قبل از خود سکته حس میشوند. [۲] علائم سکته قلبی در زنان ممکن است مداوم یا رفتوبرگشتی باشند و حتی خواب را مختل کنند.
برای زنانی که این علائم را دارند ضروری است که بلافاصله درخواست کمک کنند زیرا چه علائم حمله قلبی ضعیف باشد و چه شدید، سکته قلبی میتواند کشنده باشد. علائم سکته قلبی در زنان معمولاً به این صورت است:
- درد قفسه سینه
- خستگی غیرمعمول یا بسیار شدید
- ضعف
- تنگی نفس
- عرق کردن
- درد در بالاتنه
- اختلالات خواب
- مشکلات معده ازجمله علائم سکته قلبی در زنان است
علت سکته قلبی یا انفارکتوس میوکارد چیست؟
شایعترین علت سکته قلبی بسته شدن یکی از شریانهای نزدیک قلب است.
بسته شدن رگها میتواند به علت بیماری عروق کرونری قلبی باشد که در آن پلاک، که از کلسترول و مواد دیگری ساخته شده، در رگها جمع میشود و آنها را تنگ میکند. با گذشت زمان پلاک بزرگتر میشود، جلوی جریان خون را میگیرد و حمله قلبی اتفاق میافتد.
علل دارای شیوع کمتر سکته قلبی عبارتند از:
- سوءمصرف مواد مخدری مانند کوکائین که باعث تنگی عروق قلب میشود.
- اکسیژن کم خون که در مواردی مانند مسمومیت با مونواکسید کربن رخ میدهد.
علائم سکته قلبی خفیف در برخی موارد آنقدر ملایم و زودگذر است که با یک درد معمولی یا اختلالات کمخطرتر اشتباه گرفته میشود و درنتیجه افراد آن را نادیده میگیرند. بهعنوان مثال رفلاکس معده (برگشت غذا از معده به گلو)، سوءهاضمه یا سوزش سر معده نیز از علائم سکته قلبی است که ممکن است با مشکلات گوارشی اشتباه گرفته شوند.
انواع سکته قلبی
سکته قلبی در اثر یکی از بیماریهای شریان کرونری زیر به وجود میآید:
سکته قلبی STEMI (سکته با بالا رفتن قطعه ST)
این نوع سکته قلبی بسیار حاد است و نیاز به مداخله فوری دارد. در این نوع حمله قلبی شریان کرونری کاملاً مسدود است و مانع از خونرسانی به قسمت بزرگی از قلب میشود. این نوع سکته عضله قلب را دچار آسیب فزاینده میکند که سرانجام آن ایست قلبی است.
سکته قلبی NSTEMI (بدون صعود قطعه ST)
در این نوع شریان کرونری تا حدی بسته و جریان خون بهشدت محدود شده است. هرچند این نوع سکته قلبی کمخطرتر از STEMI است، میتواند باعث آسیب دائمی به قلب شود.
اسپاسم شریان کرونری
اسپاسم به معنی گرفتگی عضله است. در دیواره رگها هم عضله وجود دارد و اگر این عضلات دچار گرفتگی شوند باعث تنگی رگ میشوند، جریان خون را به قلب کم میکنند و موجب سکته قلبی میشوند. به این اسپاسمها سکته قلبی خاموش یا آنژین ناپایدار میگویند. اسپاسم در شریانهای مسئول انقباض عضله قلب ایجاد میشود و جریان خون را به قلب محدود یا کاملاً قطع میکند.
علائم این نوع سکته قلبی از بقیه انواع سکته قلبی خفیفترند و باعث آسیب دائمی نمیشوند.
ممکن است اسپاسم شریان کرونری با مشکل خفیفتری از قبیل سوءهاضمه اشتباه گرفته شود. اما ابتلا به اسپاسم شریان کرونری میتواند خطر دچار شدن به سکته قلبی شدیدتر را افزایش دهد.
ممکن است سکته قلبی کنید بدون این که خودتان از آن باخبر شوید. سکته قلبی خاموش یا انفارکتوس میوکارد خاموش ۴۵ درصد از کل موارد سکته قلبی را دربر میگیرد و مردان را بیش از زنان گرفتار میکند.
علائم سکته قلبی خفیف یا انفارکتوس میوکارد
سکته قلبی خاموش یا انفارکتوس میوکارد خاموش ۴۵ درصد از کل موارد سکته قلبی را دربر میگیرد و مردان را بیش از زنان گرفتار میکند.
به انفارکتوس میوکارد، «سکته خاموش» میگویند، چون شدت علائمش به اندازه علائم سکته قلبی کلاسیک نیست. یعنی علائمی چون فشار و درد قفسه سینه، تیر کشیدن دست، گردن یا فک، تنگی نفس ناگهانی، تعریق و گیجی در آن به اندازه سکته قلبی کلاسیک شدید نیست.
ممکن است علائم سکته قلبی خاموش (انفارکتوس میوکارد) آنقدر ملایم و زودگذر باشند که با یک درد معمولی یا اختلالات کمخطرتر اشتباه گرفته شوند و درنتیجه افراد آن را نادیده بگیرند.
برای مثال ممکن است افرادی که دچار حمله قلبی شدهاند احساس خستگی یا ناراحتی جسمی داشته باشند و آن را به کار بیش از حد، کمخوابی یا افزایش سن نسبت دهند. سایر علائم نوعی سکته قلبی از قبیل درد خفیف گلو یا سینه ممکن است با رفلاکس معده (برگشت غذا از معده به گلو)، سوءهاضمه و یا سوزش سر معده اشتباه شوند.
برای مشاهده لیست بهترین متخصص قلب و عروق کلیک کنید:
ارتباط تلفنی با متخصص قلب و عروق ارتباط آنلاین با متخصص قلب و عروقعلائم سکته قلبی در خواب
همانطور که گفتیم سکته قلبی میتواند کشنده باشد. بنابراین بسیار مهم است که علائم اولیه آن را تشخیص دهیم و سریع اقدام کنیم. نشانهای در خواب وجود دارد که میتواند به این معنا باشد که در خطر حمله قلبی قرار دارید. آیا شما هم این مشکل را دارید؟
خروپف هنگام خواب چیزی فراتر از یک سروصدای آزاردهنده است که همسر یا اعضای خانواده مجبورند تحمل کنند. خروپف میتواند نشانهای باشد که به شما میگوید در معرض سکته قلبی هستید.
وقتی فردی میخوابد و در طول شب تنفسش بهطور مکرر قطع میشود، این وقفههایی که در تنفس میافتد میتواند سلامت قلبتان را تهدید کند.
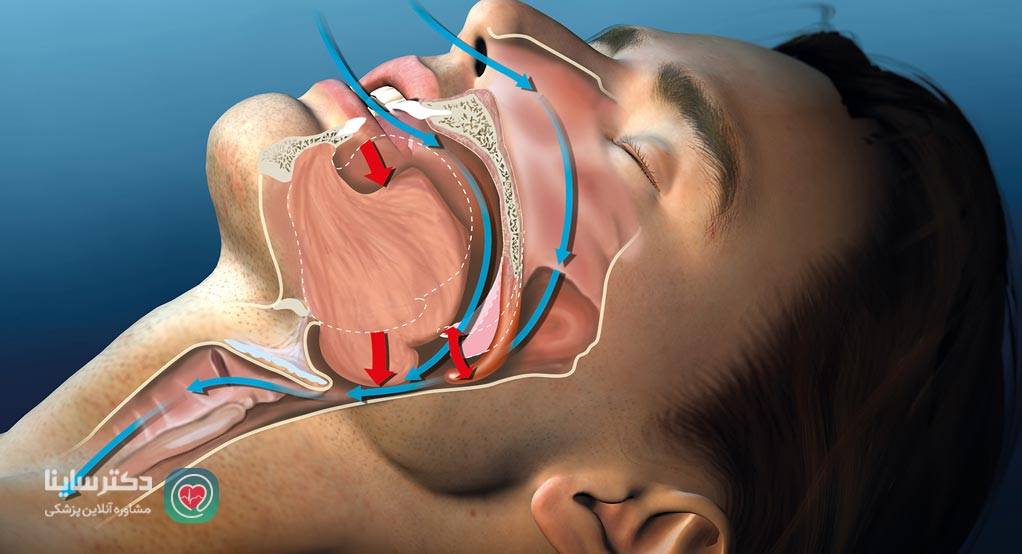
خروپف نشانه بسیار واضحی از آپنه خواب است و ادامه این روش ناسالم خوابیدن شما را در خطر جدی قرار میدهد. اگر زبان در انتهای گلو فضای کافی نداشته باشد خروپف ایجاد میشود. این اتفاق بهخصوص در افراد چاق متداولتر است.
در مغز انسانها مواد شیمیاییای ترشح میشوند که فرمان تنفس را صادر میکنند. وقتی فرد خروپف میکند این فرمانها صادر نمیشوند. درنتیجه سطح اکسیژن خون بهشدت افت میکند. در پاسخ به کمبود اکسیژن خون کورتیزول، آدرنالین و سایر هورمونهای استرس بهشدت افزایش مییابند.
این هومورنها فشار خون را بالا میبرند و باعث بینظمی ضربان قلب میشوند و میتوانند باعث سکته قلبی شوند.
عواملی که خطر سکته قلبی را افزایش میدهند
مطابق یافتههای انجمن قلب آمریکا موارد زیر میتوانند خطر سکته قلبی را افزایش دهند:
- سن بالا
- جنسیت مذکر
- کلسترول بالا
- فشار خون بالا
- بیماریهای زمینهای از قبیل چاقی و دیابت
- رژیم غذایی سرشار از غذاهای فرآوری شده و چربی، شکر و نمک افزوده
- کمتحرکی
- عوامل ژنتیکی و سابقه خانوادگی بیماریهای قلبی
- سیگار کشیدن
- مصرف زیاد الکل
- استرس زیاد
عوارض سکته قلبی
بعضی افراد بعد از سکته قلبی دچار عوارضی میشوند. بسته به شدت سکته قلبی علائم میتواند شامل موارد زیر باشد:
- افسردگی: افسردگی از عوارض شایع بعد از سکته قلبی است و ارتباط با نزدیکان و گروههای حمایتی میتواند مفید باشد.
- آریتمی: ضربان قلب نامنظم میشود. ممکن است این نامنظمی به شکل افزایش یا کاهش ضربان قلب باشد.
- اِدِم (تورم بدن): مایع در بدن جمع میشود و باعث متورم شدن مچها یا پاها میشود.
- آنوریسم: نوعی بافت غیرطبیعی روی دیواره آسیبدیده قلب تشکیل میشود که باعث نازک شدن و کش آمدن عضله قلب میشود و در واقع یک کیسه روی دیواره قلب درست میشود. ممکن است آنوریسم در نهایت منجر به ایجاد لختههای خون شود.
- آنژین: درد قفسه سینه به علت کمبود اکسیژن قلب
- نارسایی قلب: قلب دیگر نمیتواند خون را به طور مؤثری به تمام بدن پمپاژ کند. این وضعیت منجر به تنگی نفس، خستگی و اِدِم میشود.
- پارگی قلب: آسیب ناشی از سکته قلبی میتواند باعث پاره شدن قسمتی از قلب شود.
درمان مؤثر و تحت نظر بودن بیمار بعد از سکته قلبی احتمال بروز این عوارض را کم میکند.
تفاوت بین سکته قلبی و حمله قلبی
عضله قلب شما برای زنده ماندن به اکسیژن نیاز دارد. اکسیژن از طریق خونی که در رگهای کرونری جریان دارد به عضله قلب میرسد. وقتی مسیر عبور خون در رگ بهشدت باریک شود یا کاملاً بسته شود سکته قلبی اتفاق میافتد. یک توده به نام پلاک که از چربی، کلسترول و مواد دیگر تشکیل شده کمکم مسیر رگ را تنگ میکند و میبندد. به این فرآیند تدریجی آترواسکلروز (سخت شدن شریانها یا به اصطلاح تصلب شرایین) گفته میشود.
وقتی پلاک درون رگ کرونری بشکند، دور آن لخته تشکیل میشود. این لخته میتواند جریان خون شریان به عضله قلب را قطع کند.
«ایسکمی» به حالتی گفته میشود که عضله قلب بهشدت کمبود اکسیژن و مواد غذایی دارد. اگر در اثر ایسکمی قسمتی از عضله قلب آسیب ببیند یا بمیرد به آن سکته قلبی یا انفارکتوس میوکارد (MI) گفته میشود. پس انفارکتوس میوکارد به معنای آسیب یا مرگ قسمتی از عضله قلب (میوکارد) به دلیل کمبود یا قطع جریان خون آن ناحیه است. این کلمه اصطلاح پزشکی بیماریای است که به آن حمله قلبی گفته میشود.
سکتهی قلبی و زندگی بعد از آن
ممکن است بهبودی بعد از سکته قلبی چند ماه طول بکشد. مهم است که برای برای بازیابی تواناییهای قبلی خود عجله نکنید و خود را تحت فشار نگذارید.
در دوره بهبودی پس از حمله قلبی افراد مختلفی از تیم پزشکی شما را مورد کمک و حمایت قرار میدهند، از جمله:
- پرستاران
- فیزیوتراپها
- متخصصان تغذیه
- داروسازها
- متخصصان طب ورزش و توانبخشی
این افراد از شما حمایت جسمی و روانی میکنند تا اطمینان حاصل کنند بهطور ایمن و مناسب بهبود مییابید. فرآیند بهبودی معمولاً چند مرحله دارد. شروع آن از بیمارستان است که در آنجا امکان نظارت دقیق وضعیت شما وجود دارد و نیازهای آینده شما ارزیابی میشود.
بعد از مرخص شدن میتوانید روند بهبودی خود را در خانه ادامه بدهید.
۲ هدف مهم فرآیند بهبودی عبارتند از:
- به تدریج سلامت جسمانی خود را برای ادامه فعالیتهای طبیعی بازیابی کنید (که به توانبخشی قلب معروف است)
- خطر سکته مجدد را کاهش دهید
برای جلوگیری از سکته قلبی چه کنیم؟
حقیقت این است که نمیتوانید همه عوامل خطر حمله قلبی از قبیل سن، جنسیت (مردان بیشتر در معرض خطر هستند) و وراثت را کنترل کنید، اما عوامل دیگری هستند که میتوانید آنها را تحت کنترل بگیرید. برای کاهش خطر سکته قلبی نکات زیر را رعایت کنید:
- سیگار نکشید و مواجهه با دود سیگار را هم به حداقل برسانید.
- با اصلاح رژیم غذایی، کاهش وزن، مصرف دارو یا ترکیبی از اینها فشارخون و کلسترول بالای خود را کنترل کنید.
- هر روز از لحاظ بدنی فعالیت داشته باشید.
- اگر اضافهوزن دارید یا چاق هستید، وزن خود را کم کنید.
- اگر مبتلا به دیابت هستید، برنامه درمانی خود را دقیق اجرا کنید و قند خونتان را کنترل کنید.
- با تمرین تکنیکهای آرامشبخشی چون تنفس عمیق، یوگا یا صحبتدرمانی (رواندرمانی) استرس خود را کم کنید.
- مصرف الکل را محدود کنید.
- رژیم غذایی سالم و متعادلی در پیش بگیرید که از ویتامینها و مواد معدنی غنی باشد.
تشخیص سکته قلبی
در حالت ایده آل، پزشکتان باید حین معاینههای منظم بدنی عوامل خطرزایی را که منجر به حمله قلبی میشوند هم بررسی کند. اگر از لحاظ علائم سکته قلبی در شرایط اورژانسی هستید، پزشک از شما درباره علائمتان میپرسد و فشارخون، ضربان قلب و دمای بدنتان را اندازهگیری میکند. بعد شما را به مانیتور قلب (دستگاهی که ضربان و نحوه فعالیت قلب را پایش میکند) وصل میکند و آزمایشهایی انجام میدهد تا ببیند آیا سکته کردهاید یا نه.
آزمایشهایی که برای تشخیص حمله قلبی انجام میشوند عبارتند از:
الکتروکاردیوگرام (ECG)
اولین اقدام تشخیصی برای تأیید یا رد حمله قلبی است. الکتروکاردیوگرام یا نوار قلب سیگنالهای الکتریکیای که از قلبتان میگذرد را ثبت میکند. چسبهایی (الکترود) به سینه و دست و پای شما می چسبانند. سیگنالها به شکل امواجی روی صفحه مانیتور نمایش داده میشود یا روی کاغذ چاپ میشود. از آنجایی که عضله قلب آسیبدیده تکانههای الکتریکی را بهطور طبیعی هدایت نمیکند، نوار قلب نشان میدهد که سکته قلبی اتفاق افتاده یا در شرف وقوع است.
آزمایشهای خون
پس از آسیبی که در اثر سکته به قلب وارد میشود بعضی از پروتئینهای قلب بهتدریج وارد خون میشوند. پزشکان اورژانس از خون شما نمونه میگیرند تا این پروتئینها یا آنزیمها را بررسی کنند.
رادیوگرافی قفسه سینه
تصویر رادیوگرافی قفسه سینه به پزشک این امکان را میدهد که اندازه قلب و عروق خونی آن را تخمین بزند و ببیند آیا در ریهها مایع جمع شده است یا نه.
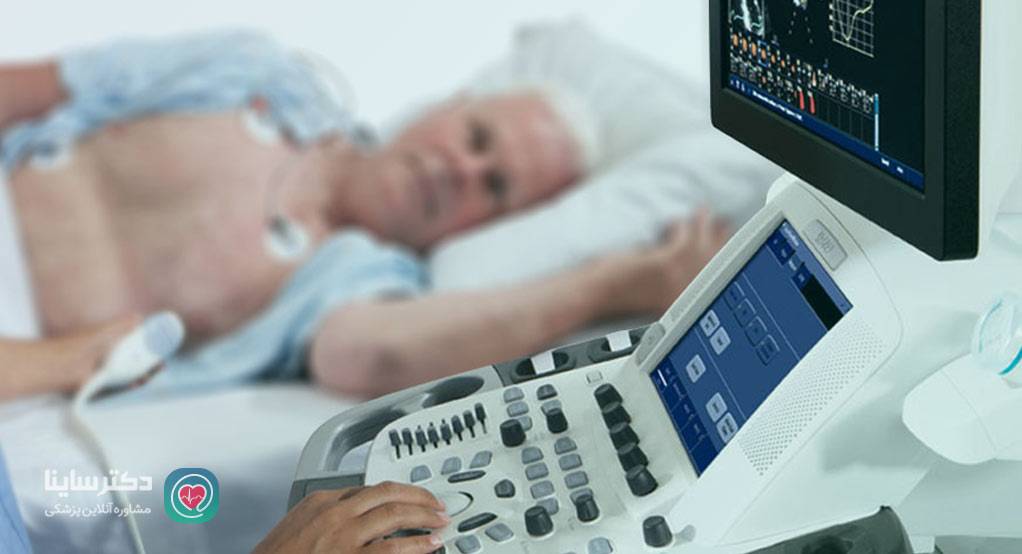
اکوکاردیوگرام
امواج صوتی (اولتراسوند) تصاویری از قلب در حال فعالیت نشان میدهند. پزشک میتواند با استفاده از این آزمایش ببیند حفرهها و دریچههای قلبتان چطور خون را از قلب پمپاژ میکنند. بهعلاوه، این آزمایش به پزشک کمک میکند تشخیص دهد آیا ناحیهای از قلب صدمه دیده است یا نه.
کاتتریزاسیون قلبی (آنژیوگرافی)
ممکن است پس از سکته قلبی برای تشخیص این که کدامیک از رگهای قلب گرفته است، از طریق یک لوله نازک و طویل که در یکی از سرخرگهای کشاله ران یا پا کار گذاشته میشود، نوعی ماده رنگی به داخل رگهای قلب تزریق شود. این ماده رنگی باعث میشود شریانها با اشعه ایکس قابل رؤیت باشند و نقاط مسدودشده را نشان دهند.
CT اسکن یا MRI قلبی
این روشها تصاویری از قلب و قفسه سینه ایجاد میکنند. CT اسکن قلبی از اشعه ایکس برای تصویربرداری استفاده میکند. در MRI از میدان مغناطیسی و امواج رادیویی برای ایجاد تصاویر قلب استفاده میشود. در هردو روش شما باید روی تختی دراز بکشید که به داخل نوعی ماشین لولهمانند میرود. هردو روش برای تشخیص مشکلات قلبی، از جمله میزان آسیب ناشی از حملات قلبی، به کار میروند.
هنگام سکتهی قلبی چه اقداماتی انجام دهیم؟
مهمترین اقداماتی که درصورت مواجه با سکته قلبی باید انجام دهید:
به ۱۱۵ یا شماره اورژانس محلی خود زنگ بزنید
سعی نکنید علائم حمله قلبی را نادیده بگیرید یا آنها را تحمل کنید. اگر به اورژانس دسترسی ندارید، از همسایه یا دوستی بخواهید شما را به نزدیکترین بیمارستان برساند.
فقط در صورتی خودتان رانندگی کنید که هیچ راه دیگری نباشد. توجه داشته باشید که با رانندگی کردن در شرایطی که دچار حمله قلبی شدهاید خودتان و دیگران را در معرض خطر قرار میدهید.
یک قرص آسپرین را بجوید و قورت بدهید
اگر با علائم سکته قلبی مواجه شدید یک قرص آسپرین را بجوید و قورت دهید، مگر این که به آسپرین حساسیت داشته باشید یا پزشک شما را از مصرف آن منع کرده باشد.
نیتروگلیسیرین بخورید
چنانچه فکر میکنید سکتهی قلبی کردهاید و پزشک قبلاً برای شما نیتروگلیسیرین تجویز کرده آن را طبق دستور مصرف کنید. اگر قبلاً برایتان نیتروگلیسیرین تجویز نشده داروی شخص دیگری را استفاده نکنید چون ممکن است وضعیتتان را بدتر کند.
اگر فردی سکته قلبی کرده و هوشیار نیست، شروع به احیای قلبیریوی کنید
با ۱۱۵ یا یک متخصص اورژانس پزشکی دیگر تماس بگیرید. ممکن است به شما توصیه کنند که احیای قلبیریوی را شروع کنید. پزشکان پیشنهاد میکنند اگر آموزش احیا ندیدهاید فقط روی قفسه سینه فشار بیاورید. (حدود ۱۰۰ تا ۱۲۰ فشار در دقیقه)
تفاوت ایست قلبی با سکته قلبی
حمله قلبی قطع ناگهانی جریان خون در بخشی از عضله قلب است. قطع جریان خون باعث درد قفسه سینه و آسیب دائمی به قلب میشود اما قلب هنوز خون را به سرتاسر بدن پمپ میکند، بیمار هوشیار است و نفس میکشد.
اَرِست قلبی (ایست قلبی) وقتی اتفاق میافتد که قلب ناگهان پمپاژ کردن خون به سرتاسر بدن را متوقف میکند. کسی که دچار ایست قلبی شده ناگهان هوشیاریش را از دست میدهد و تنفس او قطع میشود یا بهطور طبیعی نفس نمیکشد. در چنین شرایطی اگر بلافاصله احیای قلبیریوی (CPR) شروع نشود، بیمار در عرض چند دقیقه میمیرد.
ممکن است شخصی که سکته قلبی کرده ناگهان دچار ایست قلبی شود. حمله قلبی و ایست قلبی هردو جزو اورژانسهای پزشکیای هستند که زندگی فرد را تهدید میکنند. در چنین شرایطی باید بلافاصله مداخله پزشکی انجام شود.
درمان سکته قلبی
بعد از سکته قلبی هر دقیقه بافت بیشتری از قلب دچار صدمه میشود یا از بین میرود. بازگرداندن سریع جریان خون به جلوگیری از آسیب بیشتر بعد از سکته قلبی کمک میکند.
داروهای تجویزی
داروهایی که برای درمان سکته قلبی استفاده میشوند به شرح زیر هستند:
- آسپرین: ممکن است اپراتور ۱۱۵ به شما بگوید آسپرین بخورید یا تکنسین آمبولانس فوری به شما آسپرین بدهد. آسپرین احتمال تشکیل لخته را کاهش میدهد و به حفظ جریان خون در همان رگ تنگشده کمک میکند.
- ترمبولیتیکها: این داروها، که به آنها منهدمکننده لخته هم میگویند، لختهای که جلوی مسیر عبور خون را گرفته در خود حل میکنند. بعد از سکته قلبی هر چه زودتر ترمبولیتیک دریافت کنید، شانس زنده ماندن بعد از سکته قلبی بیشتر و آسیبهای بعدی کمتر میشود.
- داروهای ضدپلاکت: بعد از سکته قلبی ممکن است پزشکان اورژانس داروهای دیگری به نام مهارکننده تجمع پلاکت به شما بدهند تا جلوی تشکیل لختههای جدید و بزرگ شدن لختههای فعلی گرفته شود.
سایر داروهای رقیقکننده خون
احتمالاً داروهای دیگری مانند هپارین هم به شما داده میشود که “چسبندگی” خون و احتمال لخته شدن آن را کم میکند. هپارین داخل رگ یا زیر پوست تزریق میشود.
- مسکنها: ممکن است مسکنی مانند مورفین هم برایتان تجویز شود.
- نیتروگلیسرین: برای تسکین درد قفسه سینه (آنژین) به کار میرود، میتواند با پهنتر کردن (گشادکردن) عروق خونی به بهبود جریان خون به قلب هم کمک کند.
- بتابلوکرها: این گروه از داروها عضله قلب را شل میکنند، ضربان قلب را کاهش میدهند و فشار خون را پایین میآورند تا قلبتان راحتتر بتواند به وظیفهاش عمل کند. بتابلوکرها جلوی آسیب بیشتر به عضله قلب و حمله قلبی مجدد را میگیرند.
- مهارکنندههای ACE: این داروها فشار خون و بار روی قلب را کم میکنند.
- استاتینها: کلسترول خون را کنترل میکنند.
مداخلات جراحی و سایر اقدامات
ممکن است برای درمان حمله قلبی علاوه بر دارو نیاز به یکی از اقدامات زیر هم داشته باشید:
آنژیوپلاستی و گذاشتن اِستِنت
در این عمل، که به آن مداخله کرونری از راه پوست (PCI) هم گفته میشود، پزشک یک لوله نازک و طویل (کاتتر) را از طریق رگهای کشاله ران یا مچ دست به شریان مسدود شده قلب میفرستد. اگر دچار حمله قلبی شده باشید، این عمل معمولاً بلافاصله بعد از آنژیوگرافی برای یافتن محل انسداد انجام میشود.
کاتتر یک بالون مخصوص دارد که وقتی به محل انسداد میرسد کمی باد میشود تا گرفتگی را باز کند. سپس تقریباً همیشه یک استنت توری فلزی (در زبان عامیانه به آن فنر گفته میشود) وارد محل گرفتگی میشود که آن را برای مدت طولانی باز نگه میدارد و جریان خون به قلب را برقرار میکند. معمولا استنتی که بعد از حمله قلبی جایگذاری میشود، با یک داروی آهستهرهش پوشانده شده که به باز نگه داشتن شریان کمک میکند.
جراحی بایپس عروق کرونری
در بعضی موارد لازم میشود این جراحی بلافاصله بعد از سکته قلبی انجام شود اما این امکان هم وجود دارد که عمل ۳ تا ۷ روز بعد از سکته قلبی انجام شود تا قلب فرصت داشته باشد پس از حمله خودش را بازیابی کند.
بایپس به این معنی است که یک سرخرگ یا سیاهرگ دیگر از جایی پایینتر، به محل گرفتگی میدوزند و در واقع برای جریان خون یک راه فرعی ایجاد میکنند.
اگر عمل بایپس قلب انجام دادهاید، احتمالاً بعد از برقرار شدن جریان خون و پایدار شدن شرایط باید چند روزی در بیمارستان بمانید.
کلام آخر دکترساینا
تنگی یا انسداد در عروق کرونری ممکن است به قیمت زندگی شما تمام شود. بنابراین برای جلوگیری از سکته قلبی بهتر است بهخوبی از قلبتان مراقبت کنید. رژیم غذایی و سبک زندگی خود را اصلاح کنید. دیابت و فشار و چربی خون بالا باید جدی گرفته شوند چون هرچند گاهی بدون علامت هستند، در درازمدت به شما آسیب خواهند زد.
همچنین یادتان باشد که درد یا هر احساس ناخوشایندی در قفسه سینه که با فعالیت شروع شود و با استراحت فروکش کند میتواند هشداردهنده گرفتگی عروق کرونری باشد. در صورتی که بهتازگی چنین احساسی دارید، بهتر است برای بررسی بیشتر به متخصص قلب مراجعه کنید زیرا حمله قلبی قابل پیشگیری است.
برای مشاهده لیست بهترین متخصص قلب و عروق کلیک کنید:
ارتباط تلفنی با متخصص قلب و عروق ارتباط آنلاین با متخصص قلب و عروقسوالات متداول
درد قفسه سینه شایعترین علامت در افرادی است که مبتلا به پرولاپس علامتدار دریچه میترال هستند. این درد میتواند آزاردهنده و ترسناک باشد اما خطر سکته قلبی، مرگ و اختلالات قلبی دیگر را افزایش نمیدهد. پرولاپس دریچه میترال از علل شایع رگورژیتاسیون (نارسایی) دریچه میترال است.
- سابقه خانوادگی بیماری عروق کرونری
- سیگار کشیدن
- فشار خون بالا
- کلسترول بالا
- چاقی
- دیابت
- زندگی کمتحرک
اگر خود شما یا یکی از اعضای خانوادهتان مشکوک به سکته قلبی هستید:
- به ۱۱۵ یا اورژانس محل زندگی خود زنگ بزنید.
- یک آسپرین را بجوید و فرو دهید، مگر این که به آسپرین حساسیت داشته باشید یا پزشک قبلاً به شما گفته باشد مصرف آن برایتان ممنوع است.
- اگر قبلاً برای شما نیتروگلیسرین تجویز شده آن را مصرف کنید.
- اگر فرد دیگری دچار سکته شده و بیهوش است، احیای قلبیریوی را شروع کنی
نشانهها و علائم سکته قلبی بیشتر به این صورت حس میشود:
- احساس فشار، تنگی و درد در قفسه سینه یا بازوها که ممکن است به گردن، فک یا پشت هم سرایت کند.
- تهوع، سوءهاضمه، سوزش سر معده یا درد شکم
- تنگی نفس
- عرق سرد
- خستگی
- احساس سبکی سر یا سرگیجه ناگهانی
داروهای ضدالتهاب غیراستروئیدی (NSAIDها) میتواند خطر سکته قلبی و نارسایی قلبی را افزایش دهد. دیکلوفناک، ایبوپروفن، ایندومتاسین و کتورولاک از جمله این داروها هستند.
جدول خلاصهی مشخصات بیماری
| نام بیماری | سکته قلبی |
| تخصص مربوطه | قلب و عروق، داخلی |
| علائم | درد قفسه سینه، احساس سبکی سر، سرگیجه، تنگی نفس، تعریق سرد |
| عوارض | ایست قلبی، آریتمی، آنوریسم، نارسایی قلبی، افسردگی، آنژین، پارگی قلب، تورم بدن |
| علت | مسدود شدن نسبی یا کامل رگهای تغذیهکننده قلب که منجر به آسیب دیدن یا مرگ عضله قلب میشود. |
| موارد ریسک بالای ابتلا | دیابت، چاقی، فشار خون بالا، کلسترول بالا، مصرف سیگار و الکل، سن بالا، جنس مرد |
| روشهای تشخیص | نوار قلب، اکوکاردیوگرافی، آنژیوگرافی، CT و MRI قلبی، رادیوگرافی قفسه سینه، آزمایش خون |
| روشهای درمان | دارو، استنتگذاری و آنژیوپلاستی، بایپس عروق کرونری |
| داروها | آسپرین، حلکنندههای لخته، داروهای ضد پلاکت، هپارین، مسکنها، استاتینها، مهارکنندههای ACE بتابلوکرها، نیتروگلیسیرین |
| میزان شیوع | ۲۶۵ نفر در هر ۱۰۰۰۰۰ نفر جمعیت |
| نرخ بقا | اگر بیمار زنده بماند، طی ۱۰ سال بعد ۹۵% |
| نرخ مرگومیر | ۳۰ درصد. حدود ۵۰ درصد این مرگها به دلیل تأخیر بیمار در مراجعه به بیمارستان اتفاق میافتد. ۵ تا ۱۰ درصد نجاتیافتگان طی یک سال بعد به دلیل عوارض بعد از سکته فوت میکنند. |
Ali Ahmadi, Hamid Soori, Yadollah Mehrabi, and Koorosh Etemad, [۱]Spatial analysis of myocardial infarction in Iran: National report from the Iranian myocardial infarction registr, East Mediterr Health J. 2015 Feb 25; 21(1):5-12
[۲]Jean C. McSweeney, Marisue Cody, Patricia O’Sullivan, Karen Elberson, Debra K. Moser, and Bonnie J. Garvin, Women’s Early Warning Symptoms of Acute Myocardial Infarction, Originally published3 Nov ۲۰۰۳;۱۰۸:۲۶۱۹–۲۶۲۳